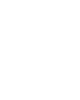Kronova bolest
Kronova bolest je nespecifično zapaljenjsko oboljenje digestivnog trakta i spada u grupu inflamatornih bolesti creva (IBC). IBC obuhvataju dve slične bolesti: Kronovu bolest i ulcerozni kolitis koji se u oko 10% bolesnika ne mogu razlikovati. Kronova bolest može da zahvati bilo koji segment digestivnog trakta, od usta do anusa, ali u velikoj većini slučajeva ileum (deo tankog creva) i kolon (debelo crevo). Kronova bolest ima još nekoliko naziva: ileitis, regionalni enteritis, ileokolitis.
Naziv bolesti potiče od dr Burrill B. Crohn-a koji 1932. godine sa kolegama publikovao rad u kome je do detalja opisao bolest. Prethodno je bolest opisivana kao intestinalna tuberkuloza.
Učestalost
U razvijenim zemljama zapadne Evrope učestalost Kronove bolesti je 2-6 slučajeva u populaciji od 100 hiljada stanovnika. Češća je na Zapadu Evrope i Severu Amerike gde pogađa 100-150 na 100.000 osoba sa rastućom prevalencom (2 do 3 puta češće) kod belaca i Aškenezi Jevreja nego u drugim etničkim grupama, a najređa je kod crnaca. Zastupljenost polova je približno ista. Kronova bolest može da se ispolji u bilo kom životnom dobu, najčešće između 15. i 35. godine.
Uzrok nastanka
Ova bolest je godinama unazad predmet mnogih istraživača. Danas se misli da u osnovi ove bolesti leži naglašeni imuni odgovor na određene stimuluse tj. antigene koji mogu biti porekla samog organizma, ali i bakterijskog porekla. Ovi antigeni nisu štetni za većinu ljudi, ali u pojedinim slučajevima mogu biti u osnovi Kronove bolesti i predstavljaju njen okidač (engl. trigger). Naglašenim imunim odgovorom nastaje produkcija proinflamatornih citokina koji stoje u osnovi zapaljenskog procesa. Najpoznatiji citokin je faktor tumorske nekroze α (engl. Tumor necrosis factor α).
Različita klinička istraživanja su pokazala da i genetski faktori imaju veoma bitnu ulogu u nastanku ove bolesti. Mutacije na NOD2 (“Nucleotid binding Oligomerisation Domain containing 2”) genu su visoko udružene sa inflamatornim bolestima creva i mogu uzrokovati bolest inicirajući abnormalni odgovor na crevnu floru. NOD2 varijante nisu jasno povezane ili dovoljne da uzrokuju Kronovu bolest. Procene su da NOD2 varijante utiču za 20% od genetske predispozicije za IBD. U prilog genetske osnove IBC ide u prilog činjenice da postoji visok stepen konkordantnosti obolevanja monozigotnih blizanaca. Opšti rizik da dete pacijenta sa Kronovom bolesti razvije bolest je oko 2 do 8% i opada u drugom stepenu srodstva na oko 0,1-0,2%, što je mnogo u odnosu na opštu populaciju. Heterozigoti imaju 1,5 do 4 puta veći rizik, dok homozigoti ili složeni heterozigoti imaju 15 do 40 puta veći rizik. Znači da apsolutni rizik kod homozigota prelazi 1-2 %.
U prilog infektivne etiologije bolesti ide u prilog činjenica da bakterija M. paratuberculosis izaziva kod preživara Johneovu bolest, hronično zapaljenjsko oboljenje tankog creva, slično Kronovoj bolesti. Kao predisponirajući faktori Kronove bolesti pominje se dijeta sa dosta rafiniranih šećera i upotreba kontraceptiva. Pušenje je, takođe, jedan od mogućih sinergetičkih okidača u nastanku ove bolesti.
Opis bolesti
Kronova bolest je najčešće lokalizovana na završnom delu ileuma (terminalni ileum), uzlaznom delu debelog creva, čitavom debelom crevu ili ileumu i jejunum (delovi tankog creva). Zid creva je u celini otečen i zadebljan. Postoje duboke ranice (ulkusi), obično su u vidu žlebova. Duboki ulkusi mogu da prodru kroz zid creva i uzrokuju apscese ili fistule. Fistule mogu da nastanu izmedu susednih vijuga creva ili zahvaćenih segmenata creva i mokraćne bešike, vagine ili kože perineuma.
Klinička slika
Kronova bolest je hronično oboljenje sa nepredvidljivim pojačanjima (relaps) i poboljšanjima (remisija) kliničkog toka. Način ispoljavanja i simptomi zavise od zahvaćeno regiona creva i opsežnosti bolesti. Simptomi zavise od toga koji je segment digestivnog trakta zahvaćen, stepena ožiljavanja ili sužavanja creva, prisustva fistula i na osnovu toga mogu biti klasifikovani od blagih do jakih sa periodičnim javljanjem. Kliničke osobenosti Kronove bolesti su najčešće proliv, obično bez krvi, i bol u trbuhu (> 75%), zatim povišena telesna temperatura (>50%), kao i opšta slabost, a moguć je i gubitak u težini. Ponekad, posebno kod dece i starih jedini simptomi mogu da budu povišena telesna temperatura i gubitak u težini. Oblasti ožiljavanja i striktura dovode do abdominalnih bolova sa nadutošću, mukom, povraćanjem, gubitkom apetita i težine. Abdominalni bol je najčešće lokalizovan oko pupka ili u donjem desnom kvadrantu. Kako je inflamirano tkivo otečeno i debelo, podložno je stvaranju rana i erozija u bilo šta smešteno pored vijuga creva, praveći fistule između tih dveju struktura: petlji creva, creva i bešike, vagine ili kože. Fistule oko analne regije su česte, praćene infekcijom, krvarenjem, bolne su, neprijatne, a apscesi često zahtevaju operaciju.
Efekti Kronove bolesti izvan GIT-a se mogu pojaviti na koži u obliku kožnih osipa (erythema nodosum, pyoderma gangrenosum), crvene oči (conjuctivitis), bolne zglobove i artritis i bolesti jetre (sklerozirajući holangitis), hiperkoagulabilnost. Postoji povećan rizik od adenokarcinoma creva kod dugogodišnje bolesti, iako ne tako visok kao kod ulceroznog kolitisa.
Komplikacije Kronove bolesti su fistule, opstrukcija creva, apscesi, malnutricija i deficit vitamina B12, Fe, Ca, artritis, kožne lezije, lezije očiju, poremećaj rasta i razvoja dece.
Dijagnoza
Dijagnozu Kronove bolesti treba uzeti u obzir kod svih bolesnika s prolivom, sa ili bez krvi, i bolom u trbuhu. Moguća su atipična ispoljavanja, povišena telesna temperatura neobjašnjenog porekla bez crevnih simptoma ili vancrevna ispoljavanja, recimo artritis ili oboljenje jetre. Kako Kronova bolest može da zahvati i tanko crevo, treba je uzeti u obzir u svim oblicima malapsorpcionih sindroma, intermitentnoj crevnoj opstrukciji i abdomenskim fistulama. Analize krvi su nespecifične. Mogu da pokažu umerenu anemiju (normohromnu, normocitnu ili hipohromnu), povišenu sedimentaciju, leuko i trombocitozu, hipoproteinemiju. Stepen anemije, i stepen inflamatornog sindroma (sedimentacija eritrocita i C-reaktivni protein) su laboratorijski pokazatelji aktivnosti bolesti. Proliv može da dovede do poremećaja elektrolita, a malapsorpcija u Kronovoj bolesti do steatoreje.
Kronovu bolest je neophodno patohistološki potvrditi, kada je to moguće. Po postavljanju dijagnoze, zadatak lekara jeste da odredi aktivnost (stepen inflamacije) i proširenost bolesti (zahvaćeni segmenti digestivnog trakta). Za postavljanje dijagnoze, određivanje stepena aktivnosti i proširenosti bolesti služe endoskopske i radiološke metode. Kolonoskopija sa ileoskopijom (endoskopski pregled debelog creva i završnog dela tankog creva, teraminalnog ileuma) predstavlja nezaobilazan pregled bolesnika sa sumnjom na Kronovu bolest. Prisustvo bolesti u tankom crevu može se ispitati se rendgenskim pregledom tankog creva barijumom (patognomični ,,znak vrpce ili žice"), ali i sofisticiranijim radiološkim metodama CT ili NMR enterografija. Lezije creva su obično diskontinuirane.
Lečenje
Za Kronovu bolest nema leka koji će dovesti do potpunog izlečenja. Ciljevi terapije uključuju uvođenje u remisiju, održavanje remisije, minimalizaciju sporednih efekata lekova i poboljšanje kvaliteta života. Postoji pet glavnih kategorija lekova koji se koriste samostalno ili u kombinaciji za lečenje recidiva Kronove bolesti, a to su: derivati mesalazina, kortikosteroidi, imunomodulatori i biološka terapija. U grupu antiinflamatornih lekova spadaju derivati mezalamina, a koji će lek biti korišćen zavisi od nusefekata lica i lokalizacije bolesti u crevima. U toku akutizacije bolesti, kortikosteroidi su terapija izbora, ali se ne koriste u terapiji održavanja. Ovi lekovi u kombinaciji sa adekvatnom dijetom omogućavaju smanjenje tegoba bolesti i prevenciju recidiva. Dijetni režim podrazumeva manji unos vlakana jer se oni slabo vare, kao i nadoknadu folata, Fe, Ca i vitamina B12, koji nedostaju zbog česte neuhranjenosti ovih pacijenata. Ponekad su simptomi i tok bolesti takvi da je neophodna operacija da se ukloni obolelo crevo, da se izdrenira apsces ili da se zatvore fistulozni kanali. U imunomodulatore koji se koriste u našoj zemlji spadaju Ciklosporin i Azatioprin. Biološka terapija obuhvata monoklonska antitela koji vezuju proinflamatorne citokine i onemogućavaju njihovo dalje učešće u procesu inflamacije. U ovoj grupi lekova najpoznatiji su Infliksimab i Adalimumab koji deluju na proinflamatorni citokin TNF-α.
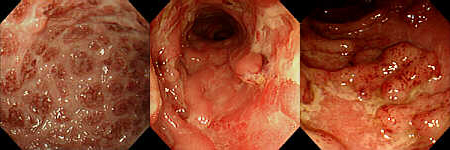
Slika 2. Endoskopski nalazi na sluznici kolona i terminalnog ileuma u Kronovoj bolesti (ulceracije, granulomi, inflamatorni polipi)
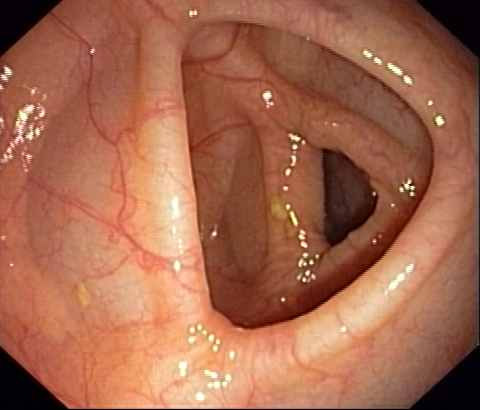
Slika 3. Normalna sluznica kolona